Leitlinien im Fokus: Prothetik – Kernaussagen zu Kronen, Brücken, Prothesen & Co.
Die zahnärztliche Prothetik hat das Ziel, durch Zahnersatz die Kaufunktion, Phonetik und Ästhetik nach Zahnverlust oder bei starker Zerstörung von Zähnen wiederherzustellen. Die Behandlungsplanung ist hier oft sehr individuell und komplex. Leitlinien geben wichtige Orientierungspunkte für Indikationen, Materialauswahl und Behandlungskonzepte. Zuständige Fachgesellschaft ist vor allem die Deutsche Gesellschaft für Prothetische Zahnmedizin und Biomaterialien (DGPro).
Hinweis zur Leitliniendichte in der Prothetik: Sie werden feststellen, dass es im Vergleich zur Größe des Fachgebiets vielleicht weniger hochgradige (S3) Leitlinien für jeden einzelnen Arbeitsschritt gibt als z.B. in der Parodontologie. Das liegt daran, dass prothetische Lösungen extrem individuell sind und stark von Patientenfaktoren (Restgebiss, Knochenangebot, Ästhetikwunsch, Budget), sich rasant entwickelnden Materialwissenschaften und zahntechnischen Möglichkeiten abhängen. Viele Entscheidungen basieren auf etablierten biomechanischen und materialkundlichen Prinzipien. Die hier genannten Leitlinien-Themen decken jedoch wichtige Kernbereiche ab.
Denken Sie daran: Für Details und aktuelle Versionen immer das AWMF-Register (www.awmf.org) prüfen!
Versorgung mit festsitzendem Zahnersatz (Brücken) für zahnbegrenzte Lücken
Kernaussagen:
- Indikation: Ersatz eines oder mehrerer fehlender Zähne, wenn die Nachbarzähne als Pfeiler geeignet sind (parodontal gesund, ausreichend Retention, günstige Pfeilerwertigkeit).
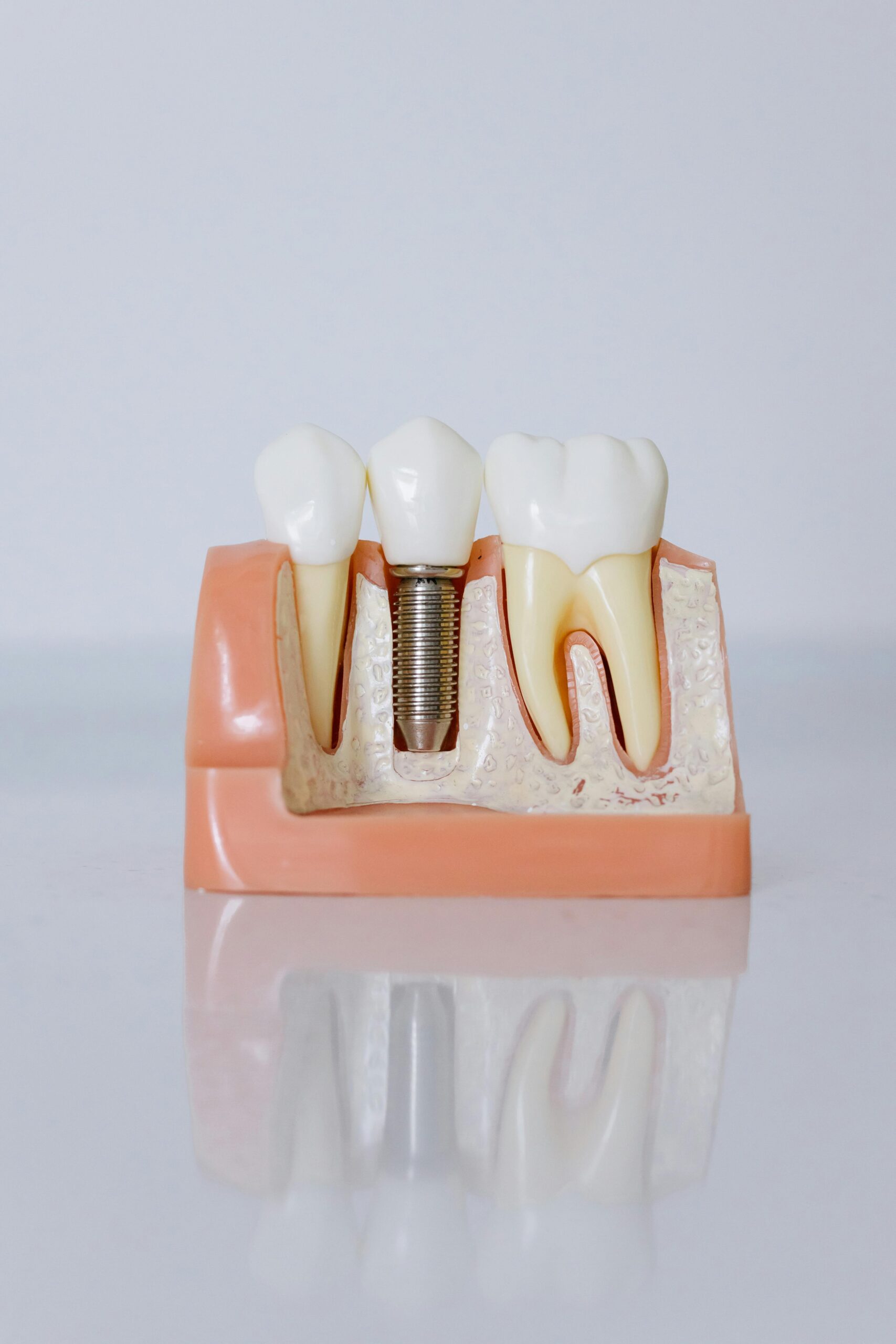
- Alternative Implantat: Leitlinien betonen heute oft die Notwendigkeit einer individualisierten Entscheidung zwischen Brücke und Implantat. Faktoren: Zustand der Pfeilerzähne (gesunde Zähne für Brücke beschleifen?), Knochenangebot für Implantat, Patientenwunsch, Risikofaktoren (Rauchen etc.), Kosten. Eine generelle Überlegenheit einer Methode gibt es nicht, die Indikation muss passen.
- Pfeilerbeurteilung: Eine sorgfältige klinische und röntgenologische Beurteilung der potenziellen Pfeilerzähne ist entscheidend (Kippung, Lockerung, Taschentiefen, Knochenabbau, endodontischer Status, Kronen-Wurzel-Relation).
- Präparation: Grundprinzipien beachten: Substanzschonung (minimalinvasiv wie möglich), definierte Präparationsgrenze (Hohlkehle, Stufe), ausreichende Retention und Stabilität für den gewählten Werkstoff, parallele Pfeiler.
- Materialien: Metallkeramik (Verblend-Metall-Keramik, VMK) ist langjährig bewährt. Vollkeramische Brücken (v.a. Zirkonoxidgerüste, teils auch Lithiumdisilikat im Frontzahnbereich) gewinnen an Bedeutung (Ästhetik, Biokompatibilität). Leitlinien geben Hinweise zu Indikationsgrenzen für Vollkeramik (Spannweite, Belastung).
Behandlung des zahnlosen Kiefers (Totalprothetik)
Kernaussagen:
- Ziel: Ersatz aller Zähne zur Wiederherstellung von Funktion (Kauen), Phonetik und Ästhetik sowie zur Abstützung der Weichteile (Lippen, Wangen).
- Diagnostik: Beurteilung des Alveolarkamms (Form, Höhe, Breite, Beweglichkeit der Schleimhaut), Tuber/Retromolarpolster, Zungenposition, Kieferrelation, Speichelfluss, Patientenwünsche und -erwartungen (oft hoch!).
- Klassisches Therapiekonzept: Umfasst typischerweise anatomische und funktionelle Abformungen mit individuellen Löffeln, Kieferrelationsbestimmung (Bissnahme), Wachseinprobe zur Kontrolle von Ästhetik/Phonetik/Okklusion und die Fertigstellung/Eingliederung. Leitlinien betonen die Wichtigkeit der korrekten Randgestaltung (Ventileffekt) und statischen Ausrichtung für guten Halt und Funktion.
- Implantatgetragene Alternativen: Bei unzureichendem Halt (v.a. im zahnlosen Unterkiefer) wird die Verankerung einer Totalprothese auf Implantaten (z.B. mittels Steg, Locatoren, Kugelkopfankern) in Leitlinien oft als Therapieoption zur deutlichen Verbesserung von Halt, Komfort und Lebensqualität empfohlen.
Vollkeramische Restaurationen
Kernaussagen:
- Vorteile: Exzellente Ästhetik, hohe Biokompatibilität, gute physikalische Eigenschaften (je nach Keramiktyp).
- Indikationen: Kronen, Teilkronen, Inlays, Onlays, Veneers. Zunehmend auch für Brücken (v.a. Zirkonoxid für Gerüste im Seitenzahnbereich, Lithiumdisilikat eher Frontzahnbrücken – Spannweiten beachten!).
- Materialvielfalt: Große Unterschiede zwischen Keramiktypen:
- Silikatkeramiken (Feldspat, Leuzit, Lithiumdisilikat): Sehr ästhetisch, müssen aber meist adhäsiv befestigt werden, um ausreichende Stabilität zu erreichen. Geringere Festigkeit als Oxidkeramiken.
- Oxidkeramiken (Zirkon(di)oxid): Sehr hohe Festigkeit, daher auch für weitspannige Brücken geeignet. Können oft konventionell zementiert werden (wenn genügend Retention durch Präparation vorhanden), aber auch adhäsive/semi-adhäsive Befestigung möglich/empfohlen. Ästhetik moderner Zirkonoxide deutlich verbessert (transluzenter).
- Befestigung ist entscheidend: Die korrekte adhäsive Befestigung (absolute Trockenlegung mittels Kofferdam!, Konditionierung von Zahn und Keramik) ist bei Silikatkeramiken essenziell für den Langzeiterfolg! Leitlinien geben hierzu detaillierte Empfehlungen.
- Risiken: Frakturen der Keramik (abhängig von Material, Indikation, Präparation, Belastung), Chipping (Abplatzen der Verblendkeramik von Zirkongerüsten).
Postendodontische Versorgung (Ergänzung/Wiederholung aus Zahnerhaltung)
Kernaussagen:
- Entscheidend ist der Substanzverlust! Nicht jeder wurzelbehandelte Zahn braucht eine Krone und/oder einen Stift.
- Höckerüberkupplung empfohlen: Bei endodontisch behandelten Seitenzähnen (Prämolaren, Molaren), insbesondere mit Verlust approximaler Wände, wird zur Frakturprophylaxe meist eine Restauration empfohlen, die die Höcker umfasst (Teilkrone, Vollkrone, ggf. Onlay).
- Stiftverankerung: Nur bei unzureichender koronaler Retention für den Aufbau indiziert. Wenn möglich, vermeiden! Wenn nötig, substanzschonend präparieren und adhäsiv befestigte Glasfaserstifte bevorzugen.
- Aufbau: Adhäsiv befestigtes Komposit ist Standard.
Versorgung mit herausnehmbarem Zahnersatz (Teilprothesen)
Kernaussagen:
- Indikation: Ersatz mehrerer fehlender Zähne, wenn festsitzender Zahnersatz nicht (mehr) möglich ist oder nicht gewünscht wird, insbesondere bei Freiendsituationen oder großen Schaltlücken.
- Verschiedene Konzepte:
- Modellgussprothese mit gegossenen Klammern: Die einfache Standardversorgung (GKV-Regelversorgung). Funktional, aber oft ästhetisch und parodontalhygienisch suboptimal. Belastet die Klammerzähne.
- Kombinationszahnersatz (festsitzend-herausnehmbar): Nutzt präzise Verbindungselemente zwischen Kronen auf Pfeilerzähnen und der abnehmbaren Prothese. Beispiele: Geschiebe, Riegel, Stege, Doppelkronen (Teleskop-/Konuskronen). Bieten besseren Halt, bessere Ästhetik und oft günstigere Belastung der Pfeilerzähne als Klammerprothesen. Sind aber deutlich aufwendiger und teurer. Leitlinien diskutieren die Indikationen, Vor- und Nachteile der verschiedenen Systeme. Teleskopprothesen gelten als sehr bewährte Versorgung, erfordern aber präzise Herstellung und gute Mundhygiene.
- Planung: Sorgfältige Auswahl und Vorbereitung der Pfeilerzähne (Wertigkeit, Parodontalstatus, ggf. endodontische Versorgung) ist entscheidend für den Langzeiterfolg. Die Gestaltung der Prothesenbasis und -sättel muss funktionellen Aspekten Rechnung tragen.
Diagnostik und Behandlung von Prothesenstomatitis
Kernaussagen:
- Definition: Entzündung der Mundschleimhaut unter einer (meist Total-) Prothese.
- Ursache: Meist multifaktoriell: Candida-Infektion (Pilz) spielt eine Hauptrolle, begünstigt durch mangelnde Prothesenhygiene, dauerhaftes Tragen der Prothese (auch nachts!), schlechten Prothesensitz (Druckstellen), reduzierten Speichelfluss oder Allgemeinerkrankungen/Medikamente.
- Diagnostik: Typisches klinisches Bild (scharf begrenzte Rötung und Ödem der vom Prothesenlager bedeckten Schleimhaut, oft am Gaumen), ggf. Abstrich und Kultur zum Nachweis von Candida.
- Therapie: Muss umfassend sein:
- Antimykotische Behandlung des Patienten (lokal mit Mundgel/Lutschtabletten, z.B. Nystatin, Amphotericin B; ggf. systemisch bei schwerem Befall).
- Reinigung und Desinfektion der Prothese! (Entscheidend, da die Prothese das Erregerreservoir ist!). Ggf. antimykotische Mittel auch auf Prothesenbasis auftragen.
- Verbesserung der Prothesenhygiene instruieren.
- Prothese nachts herausnehmen.
- Ggf. Optimierung des Prothesensitzes (Unterfütterung), Beseitigung von Druckstellen.
Temporäre Versorgungen (Provisorien)
Kernaussagen:
- Zweck: Schutz präparierter Zähne vor thermischen/chemischen Reizen und Fraktur, Sicherung der Kaufunktion, Ästhetik und Phonetik während der Anfertigung des definitiven ZE, Platzhalterfunktion, ggf. zur diagnostischen Überprüfung einer neuen Bisslage oder zur Ausformung der Gingiva (Implantologie).
- Anforderungen: Müssen stabil sein, einen guten Randschluss aufweisen (Schutz der Pulpa/des Dentins), die Okklusion/Artikulation nicht stören und gut reinigbar sein. Im sichtbaren Bereich auch ästhetisch akzeptabel.
- Direkt vs. Indirekt: Direkte Provisorien werden am Stuhl hergestellt (oft aus Kunststoff in einer Abformung), indirekte werden im Labor gefertigt (meist aufwendiger und präziser, z.B. aus Fräs-PMMA).
- Langzeitprovisorien: Für längere Tragezeiten (mehrere Monate), z.B. während PAR-Therapie oder Implantat-Einheilung. Müssen höhere Anforderungen an Stabilität, Randdichtigkeit und Materialqualität erfüllen (oft laborgefertigt).
Fazit
Leitlinien zur Prothetik geben oft wichtige Entscheidungshilfen zu Indikationen, zur Auswahl zwischen verschiedenen Versorgungskonzepten (z.B. Brücke vs. Implantat) und zur Materialwahl (z.B. Vollkeramik). Sie betonen die Wichtigkeit einer sorgfältigen Diagnostik, individuellen Planung und präzisen technischen Ausführung. Aufgrund der Vielfalt der Fälle und der schnellen Materialentwicklung basieren viele tägliche Entscheidungen aber auch auf bewährten zahnärztlichen Prinzipien und klinischer Erfahrung, ergänzt durch die Leitlinien.